El eczema, o dermatitis atópica, es una enfermedad inflamatoria crónica de la piel que a menudo se presenta con piel seca, picazón y enrojecimiento. Se desconoce la etiología exacta del eczema. Sin embargo, se acepta que una barrera cutánea disfuncional o debilitada es un factor contribuyente principal y puede ser resultado de factores genéticos o ambientales.
El eczema afecta aproximadamente al 20% de los niños y entre el 7% y el 14% de los adultos. Por lo general, los brotes de eczema no son constantes, sino que ocurren de manera esporádica y pueden afectar significativamente la calidad de vida, la confianza, la concentración y el sueño de una persona. La piel seca, las ampollas, las infecciones y la penetración de sustancias potencialmente dañinas pueden ser el resultado de la disfunción de la barrera cutánea observada en pacientes con eczema.
Los pacientes con eczema a menudo tienen respuestas inflamatorias e inmunes desreguladas; se incluye la tríada de la «marcha atópica», ya que a menudo se acompaña de asma y rinitis alérgica.
La filagrina, o proteína agregadora de filamentos, es una proteína grande que es vital para la madurez de las células de la piel y promueve una capa protectora saludable. En los pacientes que no padecen eczema, la capa más externa está compacta y organizada. Por el contrario, aquellos con polimorfismos del gen de la filagrina presentan una «organización aleatoria de las células cutáneas», lo que puede contribuir al desarrollo del eczema. Además, pueden tener una cantidad reducida de beta-defensinas en la piel, que son péptidos de defensa del huésped cruciales para combatir microbios potencialmente dañinos, como Staphylococcus aureus.
Este protocolo clínico está diseñado para ayudar a los pacientes con eczema con intervenciones de estilo de vida, dieta y suplementación que pueden ayudar a promover la homeostasis de la piel al apoyar una respuesta inmune e inflamatoria saludable.
Biomarcadores diagnósticos e indicadores clínicos del eczema:
- Medición de la proteína C reactiva: el eczema se considera una enfermedad inflamatoria.
- Mediciones de la 25-hidroxivitamina D (25-hidroxicolecalciferol): la deficiencia de vitamina D puede estar asociada con el eczema.
- Análisis de la microbiota: un entorno microbiano intestinal saludable puede promover respuestas inmunitarias e inflamatorias equilibradas. Esto puede mejorar la calidad de vida y atenuar la gravedad de la enfermedad en pacientes con eczema. Se analiza la diversidad microbiana, incluyendo, entre otros: Bifidobacterium, Lactobacillus, Escherichia, Pseudomonas y Enterococcus.
Dieta terapéutica y consideraciones nutricionales:
- Aconsejar a los pacientes que consuman una dieta de alimentos integrales con énfasis en verduras y alimentos antiinflamatorios, reduciendo o eliminando los productos inflamatorios, como los ultraprocesados y los azúcares refinados, y evitando cualquier alergia, intolerancia o sensibilidad alimentaria confirmada.
- Fomentar la ingesta dietética o suplementaria de prebóticos y probioticos, que pueden ayudar a las personas con eczema.
- Brindar recomendaciones para incluir nutrientes que promuevan la salud de la piel: vitaminas D, B12, E, C y A, y ácidos grasos omega-3.
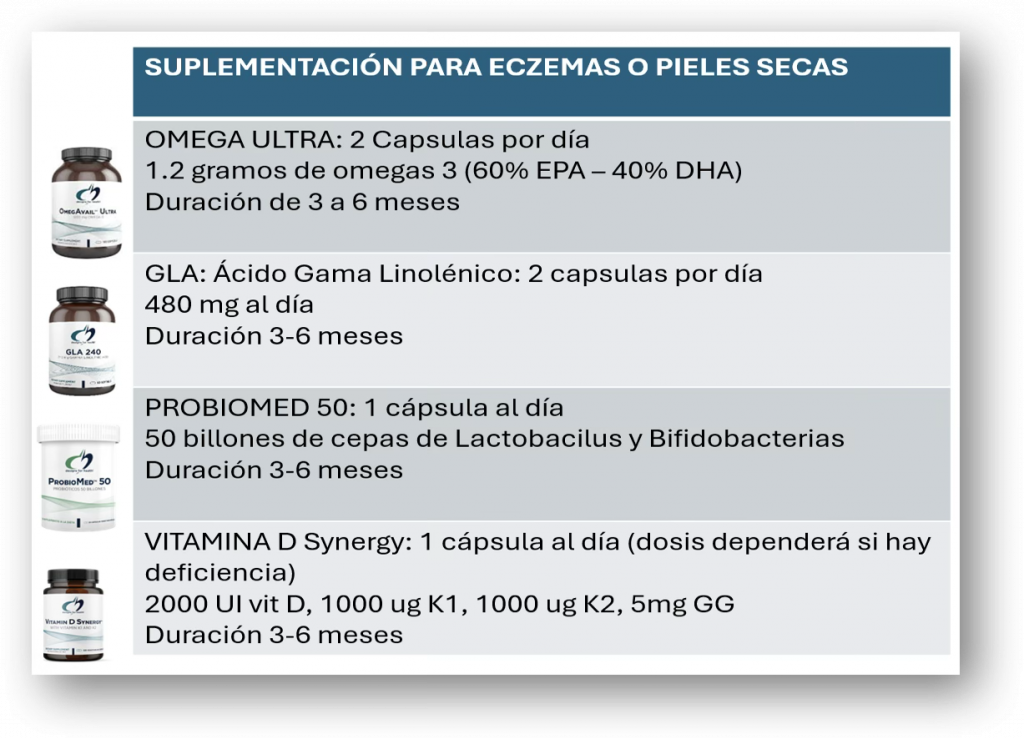
Partiendo de la información anterior y las evidencias antes mencionadas, se propone un protocolo clínico de suplementación diseñado para ayudar a los pacientes con eczema. Junto con intervenciones de estilo de vida y dieta, este protocolo puede promover la homeostasis de la piel al apoyar una respuesta inmune e inflamatoria saludable.
BIBLIOGRAFÍA:
[1] D. J. de Lancy Horne y E. A. Coombes, “Eczema,” Cambridge Handbook of Psychology, Health and Medicine, Second Edition, pp. 693–696, Mar. 2024, doi: 10.1017/CBO9780511543579.167.
[2] S. Bylund, L. B. Von Kobyletzki, M. Svalstedt y Å. Svensson, “Prevalence and Incidence of Atopic Dermatitis: A Systematic Review,” Acta Derm Venereol, vol. 100, no. 12, pp. 320–329, 2020, doi: 10.2340/00015555-3510.
[3] “Overview: Eczema,” Feb. 2021, Accessed: Feb. 01, 2025. [Online]. Available: https://www.ncbi.nlm.nih.gov/books/NBK279399/
[4] M. A. Umborowati et al., “The role of probiotics in the treatment of adult atopic dermatitis: a meta-analysis of randomized controlled trials,” J Health Popul Nutr, vol. 41, no. 1, Dec. 2022, doi: 10.1186/S41043-022-00318-6.
[5] S. R. Hattangdi-Haridas, S. A. Lanham-New, W. H. Sang Wong, M. Hok Kung Ho y A. L. Darling, “Vitamin D Deficiency and Effects of Vitamin D Supplementation on Disease Severity in Patients with Atopic Dermatitis: A Systematic Review and Meta-Analysis in Adults and Children,” Nutrients, vol. 11, no. 8, Aug. 2019, doi: 10.3390/NU11081854.
[6] E. Rusu et al., “Prebiotics and probiotics in atopic dermatitis,” Exp Ther Med, vol. 18, no. 2, Jun. 2019, doi: 10.3892/ETM.2019.7678.
[7] A. Nosrati et al., “Dietary modifications in atopic dermatitis: patient-reported outcomes,” J Dermatolog Treat, vol. 28, no. 6, pp. 523–538, Aug. 2017, doi: 10.1080/09546634.2016.1278071.
[8] M. J. Schlichte, A. Vandersall y R. Katta, “Diet and eczema: a review of dietary supplements for the treatment of atopic dermatitis,” Dermatol Pract Concept, vol. 6, no. 3, p. 23, Jul. 2016, doi: 10.5826/DPC.0603A06.

